La tendinitis de hombro es una de las afecciones más comunes en reumatología. «Doctor no me puedo quitar el jersey. Me cuesta mucho coger el cinturón de seguridad o ponerme la chaqueta…» ¡Dichoso dolor de hombro!. Lo peor, es que uno piensa que se le pasará con el tiempo… Para aquéllos que padezcan este latoso tormento, cinco consejos esenciales.
TENDINITIS DE HOMBRO: nunca pienses que «se pasará sóla»
El hombro es la articulación más móvil del organismo. El precio a pagar es su relativa inestabilidad. Para que el hombro sea móvil y no se lesione, su musculatura ha de estar perfectamente armonizada y compensada. Ante estímulos dolorosos, viciamos el movimiento para no hacernos daño y «pinzamos» el tendón del músculo supraespinoso (o la bursa que tiene justo encima).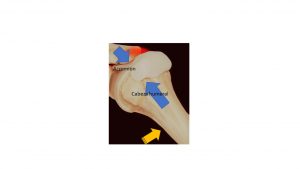 La cabeza humeral asciende y de esta manera «pinza» el tendón contra otro pequeño hueso llamado acromion (ver figura), perpetuando el proceso sin que nunca llegue a curarse.
La cabeza humeral asciende y de esta manera «pinza» el tendón contra otro pequeño hueso llamado acromion (ver figura), perpetuando el proceso sin que nunca llegue a curarse.
TENDINITIS DE HOMBRO: mejora tu postura al dormir.
Muchas veces algo tan aparentemente intrascendente como la postura al dormir explica la aparición de este problema. La tendinitis de hombro es muy frecuente en las personas que duermen con el brazo debajo de la almohada. En esta posición, el peso de la cabeza potencia un «efecto sandwich» en el que el acromion y la cabeza humeral comprimen al tendón del supraespinoso, irritándolo y perpetuando el mecanismo de lesión.
TENDINITIS DE HOMBRO: persigue un buen diagnóstico.
No todos los dolores de hombro son tendinitis. El hombro es una zona en la que se perciben dolores sin que necesariamente el problema esté ahí. Es muy frecuente que hernias cervicales o cervicoartrosis se manifiesten solamente por dolor en hombro. En ciertos tumores pulmonares (Tumor de Pancoast), también puede doler el hombro. Existen cólicos de vesícula que, a veces, sólo dan dolor en hombro derecho. Por último, hay ciertos tipos de artritis que debutan en los hombros simulando una tendinitis. Por tanto, antes de acudir al fisioterapeuta, hay que tener un diagnóstico certero. ¿Quién mejor para hacerlo que el médico de las articulaciones: el reumatólogo?
TENDINITIS DE HOMBRO: confía en el tratamiento conservador.
La tendinitis de hombro es un proceso tedioso y, normalmente, largo de recuperar. Sin embargo, se cura. En mi experiencia, es raro el caso que acaba en cirugía. El reumatólogo, además de diagnosticar y tutelar la recuperación, puede complementar la labor del fisio con tratamientos farmacológicos y con infiltraciones ecoguiadas. Más allá de las tradicionales infiltraciones de corticoides, el bloqueo del nervio supraescapular, la administración de factores de crecimiento, los lavados de calcificaciones o las infiltraciones de ácido hialurónico pueden potenciar enormemente el tratamiento fisioterápico.
TENDINITIS DE HOMBRO: si tienes una rotura tendinosa, no desesperes.
En casos de cronificación de la tendinits, el tendón se va «desflecando» hasta que se rompe por completo. En estos casos, los «tendones hermanos» cobran protagonismo y suplen en gran medida al tendón roto manteniendo la misma movilidad. Aunque parezca sorprendente, a veces duele más el hombro con el tendón íntegro (pero inflamado) que con el tendón roto.
 ARTROSIS DE MANOS Y GUANTES TERAPEUTICOS3 abril, 2024 - 2:54 pm
ARTROSIS DE MANOS Y GUANTES TERAPEUTICOS3 abril, 2024 - 2:54 pm MANOS SIN DOLOR: 5 CONSEJOS BASADOS EN LA EVIDENCIA CIENTÍFICA PARA ALIVIAR LA ARTROSIS31 enero, 2024 - 12:06 pm
MANOS SIN DOLOR: 5 CONSEJOS BASADOS EN LA EVIDENCIA CIENTÍFICA PARA ALIVIAR LA ARTROSIS31 enero, 2024 - 12:06 pm



TENDINITIS DE HOMBRO: 5 CONSEJOS ESENCIALES
La tendinitis de hombro es una de las afecciones más comunes en reumatología. «Doctor no me puedo quitar el jersey. Me cuesta mucho coger el cinturón de seguridad o ponerme la chaqueta…» ¡Dichoso dolor de hombro!. Lo peor, es que uno piensa que se le pasará con el tiempo… Para aquéllos que padezcan este latoso tormento, cinco consejos esenciales.
TENDINITIS DE HOMBRO: nunca pienses que «se pasará sóla»
El hombro es la articulación más móvil del organismo. El precio a pagar es su relativa inestabilidad. Para que el hombro sea móvil y no se lesione, su musculatura ha de estar perfectamente armonizada y compensada. Ante estímulos dolorosos, viciamos el movimiento para no hacernos daño y «pinzamos» el tendón del músculo supraespinoso (o la bursa que tiene justo encima). La cabeza humeral asciende y de esta manera «pinza» el tendón contra otro pequeño hueso llamado acromion (ver figura), perpetuando el proceso sin que nunca llegue a curarse.
La cabeza humeral asciende y de esta manera «pinza» el tendón contra otro pequeño hueso llamado acromion (ver figura), perpetuando el proceso sin que nunca llegue a curarse.
TENDINITIS DE HOMBRO: mejora tu postura al dormir.
Muchas veces algo tan aparentemente intrascendente como la postura al dormir explica la aparición de este problema. La tendinitis de hombro es muy frecuente en las personas que duermen con el brazo debajo de la almohada. En esta posición, el peso de la cabeza potencia un «efecto sandwich» en el que el acromion y la cabeza humeral comprimen al tendón del supraespinoso, irritándolo y perpetuando el mecanismo de lesión.
TENDINITIS DE HOMBRO: persigue un buen diagnóstico.
No todos los dolores de hombro son tendinitis. El hombro es una zona en la que se perciben dolores sin que necesariamente el problema esté ahí. Es muy frecuente que hernias cervicales o cervicoartrosis se manifiesten solamente por dolor en hombro. En ciertos tumores pulmonares (Tumor de Pancoast), también puede doler el hombro. Existen cólicos de vesícula que, a veces, sólo dan dolor en hombro derecho. Por último, hay ciertos tipos de artritis que debutan en los hombros simulando una tendinitis. Por tanto, antes de acudir al fisioterapeuta, hay que tener un diagnóstico certero. ¿Quién mejor para hacerlo que el médico de las articulaciones: el reumatólogo?
TENDINITIS DE HOMBRO: confía en el tratamiento conservador.
La tendinitis de hombro es un proceso tedioso y, normalmente, largo de recuperar. Sin embargo, se cura. En mi experiencia, es raro el caso que acaba en cirugía. El reumatólogo, además de diagnosticar y tutelar la recuperación, puede complementar la labor del fisio con tratamientos farmacológicos y con infiltraciones ecoguiadas. Más allá de las tradicionales infiltraciones de corticoides, el bloqueo del nervio supraescapular, la administración de factores de crecimiento, los lavados de calcificaciones o las infiltraciones de ácido hialurónico pueden potenciar enormemente el tratamiento fisioterápico.
TENDINITIS DE HOMBRO: si tienes una rotura tendinosa, no desesperes.
En casos de cronificación de la tendinits, el tendón se va «desflecando» hasta que se rompe por completo. En estos casos, los «tendones hermanos» cobran protagonismo y suplen en gran medida al tendón roto manteniendo la misma movilidad. Aunque parezca sorprendente, a veces duele más el hombro con el tendón íntegro (pero inflamado) que con el tendón roto.
LUPUS Y EMBARAZO: LO QUE NECESITAS SABER
El lupus es una enfermedad auto-inmune que afecta predominantemente a mujeres jóvenes en edad de concebir. Lupus y embarazo es un tema que despierta enorme interés en las mujeres recién diagnosticadas. Además de la preocupación por la propia enfermedad, a la mujer se la abre un horizonte de planificación familiar sombrío y plagado de incertidumbres. A continuación, damos respuesta a media docena de preguntas que nos parecen esenciales a la hora de planificar el embarazo cuando se tiene lupus.
¿El lupus me puede dar problemas de infertilidad?
NO. El lupus no es una enfermedad que afecte a la fertilidad de la mujer (ni del hombre) salvo que hayan estado tratados previamente con agentes inmunosupresores del tipo de la ciclofosfamida. Un buen consejo para mujeres que vayan a necesitar este tipo de fármacos inmunosupresores, es criopreservar óvulos antes de recibir el tratamiento.
¿Tengo mayor probabilidades de pérdida fetal?
SÍ. El lupus es una enfermedad que se asocia con un mayor número de complicaciones (para la madre y el feto) durante el embarazo y parto. Las complicaciones más frecuentes para la madres son son la preclampsia y el parto prematuro. Para el feto lo son la muerte fetal, la prematuridad y el lupus neonatal.
¿El embarazo está contraindicado si tengo lupus?
NO. Lupus y embarazo son compatibles. No se recomienda nunca un embarazo si el lupus está en brote de actividad. Se recomienda pensar en el embarazo cuando se llevan, al menos 6 meses, de quiesciencia de la enfermedad.
¿En qué circunstancias mi embarazo tiene más riesgo?
Las pacientes lúpicas con afectación renal tienen más riesgo de exacerbación durante el embarazo y, sobre todo, durante el puerperio. También el riesgo de exacerbación es un poco mayor en las mujeres con lupus que se queden embarazadas por primera vez. La presencia de anticuerpos anti-cardiolipinas puede condicionar más problemas para la concepción y una mayor incidencia de pérdidas fetales.
¿Mi seguimiento del embarazo es como el de una embarazada sin lupus?
NO. El embarazo en una mujer con lupus está considerado como un embarazo de alto riesgo. La planificación del mismo debe ser meticulosa y pactada entre el reumatólogo y la pareja. Se deberán decidir prioritariamente: a) cuál es el momento adecuado para intentar el embarazo y b) con qué tipo de medicaciones se podrá quedar embarazada. Una vez embarazada, la paciente lúpica debe ser seguida en una unidad obstétrica especializada en «embarazos de alto riesgo». Es fundamental la perfecta sintonía y comunicación entre el reumatólogo y dicha unidad, ya que el abordaje siempre ha de ser conjunto y multidisciplinar.
¿Mi hijo puede nacer con lupus?
SÍ. Las mujeres embarazadas con lupus que tienen anticuerpos anti-Ro (SSa) y anti-La(SSb) tienen más probabilidades de tener un niño con lupus neonatal. Hay que decir que el lupus neonatal (a excepción de cuando se acompaña de bloqueo cardíaco) es una enfermedad benigna adquirida por el paso de los anticuerpos maternos, que raramente requiere tratamiento y suele desaparecer espontáneamente antes de los 9 meses de vida. Sin embargo, el bloqueo cardíaco congénito es una alteración seria que debe diagnosticarse y tratarse precozmente.
BIENVENIDA
ACEITE DE PESCADO Y ARTRITIS: ¿ES BUENO?
Aceite de pescado y artritis es un binomio muy popular y seductor. Sabemos que los suplementos con aceite de pescado son beneficiosos para muchas enfermedades pero: ¿los son también para la artritis ?
El aceite de pescado y otras enfermedades
El aceite de pescado se obtiene del pescado azul (salmón, caballa, sardina, arenque, atún, anchoa, pez espada…) y se comercializa en virtud de su alto contenido en ácidos grasos omega-3, particularmente, ácido eicosapentanoico (ECA) y ácido docosahexaenoico (DHA). Estos dos compuestos son los precursores de unos eficaces anti-inflamatorios naturales llamados eicosanoides. El suplemento nutricional con ácidos grasos omega-3 se ha mostrado útil y beneficioso en la depresión, en ciertos tipos de cánceres pero, sobre todo, en la prevención de enfermedades cardio-vasculares. Sus efectos en la reducción de eventos cardíacos y en la progresión de la arterioesclerosis han popularizado su uso, hasta tal punto, de que forman parte esencial de las guías de práctica clínica de las más prestigiosas sociedades cardiológicas del mundo.
Los suplementos con omega 3 benefician el dolor de la artritis reumatoide
El aceite de pescado y artritis.
En virtud del notable efecto anti-inflamatorio de los ácidos omega-3, la ciencia también puso el foco en su potencial para mejorar las enfermedades reumáticas. Desde hace años se sabe que la dieta esquimal (muy rica en pescado azul) reduce la incidencia de artritis reumatoide (además de infartos, asma y psoriasis ). A partir de esta observación, muchos estudios han analizado la influencia de los suplementos de aceite de pescado, tanto en la artritis, como en la artrosis. Un reciente meta-análisis (estudio de la más alta calidad de evidencia científica) ha analizado con todo detalle cuál es la «verdad científica» al respecto. En este meticuloso trabajo los autores no encuentran beneficio del aceite de pescado en la artrosis. Apuntan que, quizá, pudiera ser de utilidad en las artrosis acompañadas de inflamación articular. Por el contrario, sus conclusiones son más firmes respecto al beneficio del aceite de pescado en pacientes con artritis, especialmente, en los que tienen artritis reumatoide. La ingesta continuada de suplementos con aceite de pescado, disminuye significativamente el dolor de los pacientes con todo tipo de artritis, siendo el beneficio más claro para aquéllos que padecen artritis reumatoide.
¿Qué dosis y durante cuánto tiempo? No es una pregunta fácil de contestar. Existe cierto acuerdo en recomendar dosis por encima de los 2.6 gramos al día, utilizadas no menos de 12 semanas.
Por todo lo dicho, el binomio aceite de pescado y artritis, además de ser seductor, es una recomendación avalada por la evidencia científica para los pacientes con artritis – especialmente para los que tienen artritis reumatoide – ya que disminuye el dolor, es seguro y contribuye a mejorar otros trastornos muy frecuentes asociados a la artritis reumatoide, como la arterioesclerosis acelerada.
Ejercicios en decúbito prono.
Ejercicios en decúbito lateral
Capítulo 6: Ejercicios en decúbito lateral
Ejercicios en cuadrupedia
Ejercicios en decúbito supino
Calentamiento pilates
Pelvis neutra