Ante la rápida sucesión de acontecimientos y el clima de desconcierto creado en torno al SARS-CoV-2 (coronavirus responsable de COVID-19), he creído oportuno resumir la evidencia científica más contrastada y actualizada del momento. Así mismo, he querido también trasladar mis reflexiones personales y mis propuestas para encarar las complicadas semanas venideras.
COVID-19: ANTECEDENTES
El COVID-19, es una enfermedad altamente contagiosa que ayer fue declarada por la OMS como pandemia. Conviene remarcar que esta declaración no se hace por la gravedad de la enfermedad, sino por su volatilidad y su amplio mapa de distribución mundial. La magnitud y consecuencias socio-económicas del COVID-19 convierten a esta enfermedad en una de las crisis socio-económicas de mayor impacto en nuestra historia moderna. La efervescencia y sobre-magnificación del problema, no es sólo consecuencia de un problema estrictamente infeccioso. En mi opinión, la mala gestión de la información ha propiciado un clima de histeria colectiva mucho más peligroso que la propia enfermedad y que ineludiblemente condicionará nuestros próximos días y semanas.
HECHOS CONTRASTADOS
Los coronavirus causan habitualmente enfermedades respiratorias leves. El SARS-CoV-2 produce un cuadro clínico, del que todavía se desconocen algunos aspectos, pero con síntomas en el 80% indistinguibles de un resfriado. Es verdad, que un reducido porcentaje de pacientes evolucionan a cuadros respiratorios severos que requieren ingreso en UCI. De éstos, algunas complicaciones de la infección pueden acabar produciendo la muerte del individuo. Se sabe que el grueso de las defunciones está constituido por personas con más vulnerabilidad a la infección y a sus consecuencias. Se trata de pacientes de edad avanzada (>70 años), con insuficiencia respiratoria crónica o insuficiencia cardíaca. Se menciona genéricamente a los inmunodeprimidos, pero no se especifica cuáles, ni con qué grado de inmunodeficiencia. Los datos disponibles hasta hoy, confirman que se trata de una enfermedad con mortalidad baja, muy variable según los países y sistemas sanitarios (0.5% al 6%). La información más actualizada y precisa la pueden encontrar en estos 3 enlaces específicos para el COVID-19:
* Organización Mundial de la Salud
* Centro para el control y prevención de enfermedades (CDC) USA
* Ministerio de Sanidad y Consumo gobierno España
Respecto a cómo prevenir el contagio y lo que hacer en caso de sospechar infección, se dispone de abundante información en los medios. Me parece muy elocuente y didáctico este vídeo del Jefe de Sección de Medicina Interna-Infecciosas del Hospital La Paz/Carlos III.
* Vídeo Dr. Jose Ramón Arribas
El COVID-19 no tiene tratamiento curativo ni vacuna preventiva. Pasarán meses hasta que ambos sean realidad. Es cierto que hay estudios en curso empleando antivirales usados en otras enfermedades víricas pero, hasta ahora, en el COVID-19 los resultados son erráticos y poco consistentes. La vacuna, será una realidad no muy lejana. Aunque técnicamente no ofrece grandes problemas, su comercialización no puede llevarse a cabo sin los consiguientes ensayos clínicos de eficacia y seguridad que (aunque se están acelerando), llevarán su tiempo.
COVID-19: PACIENTES CON ENFERMEDADES AUTOINMUNES Y/O CON TRATAMIENTOS INMUNOSUPRESORES
-
No está demostrado un mayor riesgo de contagio ni mayor severidad de la infección en pacientes con enfermedades autoinmunes.
- A pesar de que no existe información acerca de como pueden influir los corticoides, metotrexato, terapias biológicas o los inmunomoduladores en general, ningún organismo científico o colegio profesional de reumatología recomienda actualmente la suspensión del tratamiento o reducción de dosis. Un estado de reactivación o brote de una enfermedad auto-inmune (como consecuencia de la suspensión inapropiada de la medicación) podría tener iguales o peores consecuencias que el propio tratamiento inmunosupresor.
- En caso de tener confirmada la infección por el SARS-CoV-2, estando en tratamiento inmunosupresor, la actitud correcta es ponerse inmediatamente en contacto con su reumatólogo (además de con las autoridades sanitarias).
Posicionamiento de sociedades reumatológicas respecto al COVID-19:
* Sociedad Española de Reumatología
* American College of Rheumatology
* EULAR
MIS REFLEXIONES
Como médico,
* Mi gratitud a todos los compañeros que, sin los recursos necesarios, con su trabajo y actitud están manteniendo a flote el sistema sanitario.
* Mi recomendación encarecida de teletrabajar, siempre que sea posible.
Como director de un establecimiento sanitario,
* Garantizar la idoneidad del Instituto ARI para seguir desarrollando una actividad asistencial ordenada y segura. Nos hemos esforzado en acondicionar y adecuar nuestra dinámica. Tras 30 años por distintos hospitales y clínicas del mundo, no me equivoco en decir que por dimensiones, volumen asistencial, arquitectura, y formación específica del personal, El Instituto, es un lugar privilegiado en este tipo de escenarios y seguirá en funcionamiento con las máximas garantías sanitarias mientras el marco legal así lo permita.
* Debido a lo excepcional de la situación (que es fácil se prolongue varias semanas) hemos considerado oportuno abrir un servicio suplementario de VIDEOCONSULTA PROGRAMADA.
Como reumatólogo,
Todas las enfermedades auto-inmunes son diferentes. Sus tratamientos también. Cada caso es distinto del otro. Si estas recomendaciones genéricas no les resultan suficientes, por favor, recurran a contactar con su reumatólogo (aunque sea difícil). Huyan de los bulos y la información no contrastada por expertos en su enfermedad. Todos los profesionales estamos haciendo un esfuerzo por serenar a la población.
Remarcar mi confianza de que, una vez superada la fase de miedo apocalíptico, empezaremos a despegar de esta crisis y garantizarles que les mantendré informados personalmente de cuantas novedades me parezcan relevantes.
Mantengan la serenidad y sigan escrupulosamente las recomendaciones de las autoridades sanitarias que, con toda certeza, son las que manejan más y mejor información.
Dr. JOSÉ DE LA MATA
 ARTROSIS DE MANOS Y GUANTES TERAPEUTICOS3 abril, 2024 - 2:54 pm
ARTROSIS DE MANOS Y GUANTES TERAPEUTICOS3 abril, 2024 - 2:54 pm MANOS SIN DOLOR: 5 CONSEJOS BASADOS EN LA EVIDENCIA CIENTÍFICA PARA ALIVIAR LA ARTROSIS31 enero, 2024 - 12:06 pm
MANOS SIN DOLOR: 5 CONSEJOS BASADOS EN LA EVIDENCIA CIENTÍFICA PARA ALIVIAR LA ARTROSIS31 enero, 2024 - 12:06 pm



COVID-19: HIDROXICLOROQUINA Y OTROS TRATAMIENTOS REUMATOLÓGICOS
« Soy un tío listo. Tengo la intuición de que los viejos fármacos para luchar contra la malaria son la gran revolución para tratar el COVID-19″ Con estas aseveraciones el primer mandatario mundial dejó (de un plumazo) a millones de pacientes en todo el mundo desabastecidos de antipalúdicos ¿Qué significa esto? Que infinidad de pacientes con enfermedades crónicas debilitantes, como el Lupus o Artritis reumatoide, se han quedado sin «su medicina». La medicina que garantiza la paz de su sistema inmunológico que, descontrolado, puede hacerles pasar un verdadero calvario hasta incluso causarles la muerte. A males mayores, algún infeliz ya ha muerto creyéndose a salvo del maldito virus con los «fármacos salvadores de Mr. President» . A igual que yo, cientos de miles de reumatólogos estamos indignados con esta intoxicación informativa que, en horas, ha dejado (espero que por poco tiempo) sin su mejor opción a un colectivo muy vulnerable y difícil de controlar: los pacientes con enfermedades auto-inmunes. La Lupus foundation, la Arthritis Foundation, La American Academy of Dermatology-Association y el American College of Rheumatology han elevado su protesta al mismísimo vicepresidente de los EEUU por la magnitud del daño causado. La Agencia Española del Medicamento ya ha movido ficha y (parece) que garantiza la dispensación a enfermos crónicos que lo necesiten. En este post te explicamos cómo la hidroxicloroquina y otros fármacos inmunomoduladores podrían ser una esperanza para pacientes con COVID-19.
¿Porqué la hidroxicloroquina puede ser útil en el COVID-19?
¿La hidroxicloroquina previene la infección?
DEFINITIVAMENTE, NO. Como se ha indicado antes, la hidroxicloroquina se contempla cuando el paciente está infectado y tiene síntomas respiratorios, nunca para prevenir el contagio. La mejor manera de no contagiarse es poner en práctica todas las medidas de «distancia social» recomendadas por múltiples organismos.
¿Qué efectos secundarios puede tener la hidroxicloroquina?
Los antipalúdicos , en general, son fármacos seguros pero pueden dar vómitos, diarrea, dolor abdominal, debilidad muscular, lesiones cutáneas, alteraciones cardíacas… Su efecto más temido, en los tratamientos prolongados, es la ceguera. La hidroxicloroquina es el más seguro de todos los antipalúdicos pero NO ES INOCUA Y NUNCA DEBE TOMARSE SIN PRESCRIPCIÓN NI SUPERVISIÓN MÉDICA.
¿Otros tratamientos reumatológicos pueden ser útiles?
SÍ. Aunque el cuadro clínico completo del COVID-19 está aún por definir, en muy poco tiempo estamos aprendiendo mucho. Por ejemplo, que no todos los pacientes con neumonía evolucionan igual. Hay pacientes que, a pesar de tener una neumonia severa, salen adelante con un tratamiento estándar en pocos días. Sin embargo, hay un pequeño porcentaje que evoluciona rápidamente a la muerte. ¿Que les ocurre? En estos momentos se piensa que, como consecuencia de la infección viral, se desencadena una enorme «tormenta inmunológica» conocida como Síndrome de Activación Macrofágica o Linfohistiocitosis Hemofagocítica secundaria (sHLH). Esta «tormenta» consiste en un estado de «super-inflamación» generalizada, consecuencia de la liberación descontrolada de unos mediadores de la inflamación conocidos como citocinas. Muchas de estas citocinas son viejas conocidas de los enfermos reumatológicos, particularmente, de los que padecen artritis reumatoide. La buena noticia es que hoy es posible neutralizar eficazmente a muchas de ellas. En base a esta hipótesis, algunos pacientes críticos ya han sido tratado con éxito con inhibidores de citocinas en China e Italia. Entre estos tratamientos prometedores se encuentran los inhibidores de la citocina IL-6 (tocilizumab), inhibidores de la fracción C5 del complemento (eculizumab) y los inhibidores de la JAK kinasa (baricitinib). Éste último, además de pacificar la tormenta inflamatoria, podría tener la capacidad de bloquear la entrada del virus a la célula. Como antes se ha mencionado, el método científico precisa de la conveniente comprobación mediante la realización de ensayos clínicos (que ya están en curso).
A modo de resumen se podría decir que el SARS-CoV-2, al igual que otros muchos agentes infecciosos, provoca un desorden inmunológico que, en algunos pacientes, potencialmente es catastrófico. Es factible que, en un futuro próximo, cobren protagonismo más tratamientos que modulan la respuesta inmune en ésta y otras infecciones. Si éste fuera el caso, los reumatólogos, estamos muy bien posicionados para aportar nuestro granito de arena a esta desoladora lucha. Dada nuestra amplia experiencia con este complejo grupo de fármacos podemos, no se me ocurren mejores especialistas para encontrar lo antes posible ese difícil y necesario equilibrio entre eficacia y seguridad.
COVID-19 SI ERES UN PACIENTE REUMÁTOLÓGICO
Ante la rápida sucesión de acontecimientos y el clima de desconcierto creado en torno al SARS-CoV-2 (coronavirus responsable de COVID-19), he creído oportuno resumir la evidencia científica más contrastada y actualizada del momento. Así mismo, he querido también trasladar mis reflexiones personales y mis propuestas para encarar las complicadas semanas venideras.
COVID-19: ANTECEDENTES
El COVID-19, es una enfermedad altamente contagiosa que ayer fue declarada por la OMS como pandemia. Conviene remarcar que esta declaración no se hace por la gravedad de la enfermedad, sino por su volatilidad y su amplio mapa de distribución mundial. La magnitud y consecuencias socio-económicas del COVID-19 convierten a esta enfermedad en una de las crisis socio-económicas de mayor impacto en nuestra historia moderna. La efervescencia y sobre-magnificación del problema, no es sólo consecuencia de un problema estrictamente infeccioso. En mi opinión, la mala gestión de la información ha propiciado un clima de histeria colectiva mucho más peligroso que la propia enfermedad y que ineludiblemente condicionará nuestros próximos días y semanas.
HECHOS CONTRASTADOS
Los coronavirus causan habitualmente enfermedades respiratorias leves. El SARS-CoV-2 produce un cuadro clínico, del que todavía se desconocen algunos aspectos, pero con síntomas en el 80% indistinguibles de un resfriado. Es verdad, que un reducido porcentaje de pacientes evolucionan a cuadros respiratorios severos que requieren ingreso en UCI. De éstos, algunas complicaciones de la infección pueden acabar produciendo la muerte del individuo. Se sabe que el grueso de las defunciones está constituido por personas con más vulnerabilidad a la infección y a sus consecuencias. Se trata de pacientes de edad avanzada (>70 años), con insuficiencia respiratoria crónica o insuficiencia cardíaca. Se menciona genéricamente a los inmunodeprimidos, pero no se especifica cuáles, ni con qué grado de inmunodeficiencia. Los datos disponibles hasta hoy, confirman que se trata de una enfermedad con mortalidad baja, muy variable según los países y sistemas sanitarios (0.5% al 6%). La información más actualizada y precisa la pueden encontrar en estos 3 enlaces específicos para el COVID-19:
* Organización Mundial de la Salud
* Centro para el control y prevención de enfermedades (CDC) USA
* Ministerio de Sanidad y Consumo gobierno España
Respecto a cómo prevenir el contagio y lo que hacer en caso de sospechar infección, se dispone de abundante información en los medios. Me parece muy elocuente y didáctico este vídeo del Jefe de Sección de Medicina Interna-Infecciosas del Hospital La Paz/Carlos III.
* Vídeo Dr. Jose Ramón Arribas
El COVID-19 no tiene tratamiento curativo ni vacuna preventiva. Pasarán meses hasta que ambos sean realidad. Es cierto que hay estudios en curso empleando antivirales usados en otras enfermedades víricas pero, hasta ahora, en el COVID-19 los resultados son erráticos y poco consistentes. La vacuna, será una realidad no muy lejana. Aunque técnicamente no ofrece grandes problemas, su comercialización no puede llevarse a cabo sin los consiguientes ensayos clínicos de eficacia y seguridad que (aunque se están acelerando), llevarán su tiempo.
COVID-19: PACIENTES CON ENFERMEDADES AUTOINMUNES Y/O CON TRATAMIENTOS INMUNOSUPRESORES
Posicionamiento de sociedades reumatológicas respecto al COVID-19:
* Sociedad Española de Reumatología
* American College of Rheumatology
* EULAR
MIS REFLEXIONES
Como médico,
* Mi gratitud a todos los compañeros que, sin los recursos necesarios, con su trabajo y actitud están manteniendo a flote el sistema sanitario.
* Mi recomendación encarecida de teletrabajar, siempre que sea posible.
Como director de un establecimiento sanitario,
* Garantizar la idoneidad del Instituto ARI para seguir desarrollando una actividad asistencial ordenada y segura. Nos hemos esforzado en acondicionar y adecuar nuestra dinámica. Tras 30 años por distintos hospitales y clínicas del mundo, no me equivoco en decir que por dimensiones, volumen asistencial, arquitectura, y formación específica del personal, El Instituto, es un lugar privilegiado en este tipo de escenarios y seguirá en funcionamiento con las máximas garantías sanitarias mientras el marco legal así lo permita.
* Debido a lo excepcional de la situación (que es fácil se prolongue varias semanas) hemos considerado oportuno abrir un servicio suplementario de VIDEOCONSULTA PROGRAMADA.
Como reumatólogo,
Todas las enfermedades auto-inmunes son diferentes. Sus tratamientos también. Cada caso es distinto del otro. Si estas recomendaciones genéricas no les resultan suficientes, por favor, recurran a contactar con su reumatólogo (aunque sea difícil). Huyan de los bulos y la información no contrastada por expertos en su enfermedad. Todos los profesionales estamos haciendo un esfuerzo por serenar a la población.
Remarcar mi confianza de que, una vez superada la fase de miedo apocalíptico, empezaremos a despegar de esta crisis y garantizarles que les mantendré informados personalmente de cuantas novedades me parezcan relevantes.
Mantengan la serenidad y sigan escrupulosamente las recomendaciones de las autoridades sanitarias que, con toda certeza, son las que manejan más y mejor información.
Dr. JOSÉ DE LA MATA
DOLOR DE MANOS: ¿QUÉ PUEDO TENER?
Con el «dolor de las manos» arranca ReumaFAQS. Una colección de las dudas y preguntas más frecuentes en la consulta de reumatología. En un formato de vídeo corto, el Doctor de la Mata responde de una manera clara y sencilla a las dudas que te gustaría aclarar respecto a múltiples aspectos relacionados con huesos, músculos o articulaciones. Doctor, tengo estos síntomas y no sé de qué se trata. ¿Cuál es mi diagnóstico?. Doctor tomo este tratamiento y no sé si es lo adecuado para mí. Hoy comenzamos con uno de los síntomas más frecuente en consulta: «DOLOR DE MANOS»
*Nota: la simplificación de conceptos es sólo a nivel didáctico. La realidad siempre es mucho más compleja y, por ello, siempre es conveniente consultar con el especialista.
BENEFICIOS ARTICULARES DEL NORDIC WALKING
Cuántas veces se nos ha dicho que hacer deporte es «la mejor medicina» pero… ¿Cuál es el mejor deporte para mí? Casi siempre el deporte que más nos gusta es el que menos nos conviene (aún así lo hacemos). El problema viene cuando nuestras lesiones o limitaciones nos impiden disfrutar de ese deporte que tanto nos entretiene. Es entonces cuando abandonamos. La pregunta es: ¿puedo alargar mi vida deportiva con un deporte entretenido que, en lugar de hacerme daño, me beneficie? Si tienes problemas de columna, cadera, rodilla y te apetece (o necesitas) seguir haciendo deporte, este post sobre Nordic Walking o marcha nórdica te interesa mucho.
¿QUÉ ES?
Es una técnica derivada del esquí de fondo que esencialmente consiste en una marcha asistida con dos bastones que, no sólo actúan como apoyos, sino también como propulsores. Combina el beneficio de la marcha, con ejercicios de fortalecimiento de tren superior y tronco, disminuyendo la carga sobre las articulaciones de miembros inferiores. Se estima que, bien practicado, mueve rítmicamente más grupos musculares que la natación y se gasta hasta un 46% más de energía que con un simple paseo.
Nordic Walking es más beneficioso que caminar o correr según un estudio sobre 2000 pacientes de la Universidad de Salzburgo. Los beneficios sobre la regularización de la frecuencia cardíaca, tensión arterial, consumo máximo de oxígeno y la calidad de vida fueron significativamente mejores con Nordic Walking. Si el objetivo es el control de peso, está demostrado que el Nordic Walking es más efectivo y rápido que caminar.
¿Y SI TENGO PROBLEMAS DE RODILLA?
El efecto amortiguador de los bastones que reparte el peso en cuatro apoyos, alivia la presión sobre los compartimentos articulares disminuyendo la fricción y el desgaste articular. A ello se suma una postura mucho más erguida (gracias a los bastones), que re-equilibra las lineas de carga sobre columna, pelvis y miembros inferiores. Los beneficios en coordinación y equilibrio (también importantes para la salud articular) se han estudiado detalladamente sobre enfermos con Parkinson.
NORDIC WALKING Y PROBLEMAS DE ESPALDA
El potencial beneficio del Nordic Walking sobre la lumbalgia crónica fue estudiado en un ensayo clínico sobre 158 pacientes en la Universidad del sur de Dinamarca. Ocho semanas de Nordic Walking supervisado técnicamente tiende a disminuir el dolor lumbar y mejora la movilidad de la columna.
¿ PUEDE VENIRME BIEN SI TENGO FIBROMIALGIA?
El beneficio del Nordic Walking como ejercicio idóneo para los pacientes con fibromialgia ha sido estudiado en un ensayo clínico sobre 67 pacientes en la Universidad de Goteburgo (Suecia). Los autores demuestran que mejora significativamente la limitación para las actividades de la vida diaria que produce la fibromialgia.
Desde el instituto ARI hemos apostado por el Nordic Walking (supervisado) en pacientes con fibromialgia, dolores de espalda y artrosis de rodilla o cadera. ¡Llámanos y te explicamos todas nuestras promociones y talleres!
Dr. José de la Mata y Jorge López, instructor de la Federación Española de Nordic WalkingEL Dr. DE LA MATA PARTICIPA EN LA JORNADA #PacientesinBulos
El Dr. De La Mata ha participado en el Simposium #PacientesinBulos, un evento celebrado el pasado 19 de noviembre en el Hospital de la Princesa de Madrid. SaludsinBulos es una iniciativa de la agencia de comunicación COM SALUD y la Asociación de Investigadores en eSalud (AIES). Tiene como objetivo combatir los bulos de salud en internet y las redes sociales y contribuir a que exista información veraz y fiable en la red. Desmitificar bulos como que la fruta pierde vitaminas al ser pelada, que el cartílago de tiburón fortalece los músculos o que determinado alimento provoca cáncer son algunas de las informaciones falsas que se viralizan en internet.
Durante el simposium se ha presentado el II Estudio sobre Bulos en Salud, en el que participa también Doctoralia. En él se destaca que el número de bulos no sólo ha aumentado en el último año, sino que además ha contribuido a reducir la confianza en el profesional sanitario como fuente de información. Además de la presentación de este estudio, durante la jornada, se organizaron interesantes ponencias y debates donde profesionales de la medicina tuvieron la posibilidad de intercambiar impresiones sobre cómo mejorar la relación médico-paciente. “ Los pacientes, nuestra razón de ser, se merecen información veraz y no podemos traicionar su confianza”, comentó el Dr. De La Mata.
La gran mayoría de los profesionales sanitarios (90%) piensa que los pacientes suelen buscar en internet sobre su patología o síntomas antes de acudir a la consulta. También piensan que la información que se encuentran en la red, en la mayor parte de los casos, todavía no es fiable (76%).“Esa situación provoca que muchos pacientes se dejen llevar por los bulos y desconfíen de lo que les cuenta el profesional sanitario”, advierte el doctor Vañó, “lo que puede tener graves consecuencias en su salud”. A pesar de ello, 7 de cada 10 encuestados confiesa no recomendar webs o aplicaciones a los pacientes, un porcentaje que ha subido con respecto al año anterior.
Descárgate el informe.
https://saludsinbulos.com/wp-content/uploads/2019/11/es-II-estudio-bulos-salud.pdf
CÉLULAS MADRE EN LA ARTROSIS DE RODILLA
Las células madre se han ganado en muy poco tiempo la reputación de tratamiento milagroso para la artrosis de rodilla. Es muy difícil resistirse a los encantos de un tratamiento que supuestamente reparará en pocos meses una rodilla inútil y dolorosa. Todo esto sin pasar por el quirófano, sin química ni efectos secundarios, con la fuerza regeneradora de los propios tejidos y con tan sólo con una sola inyección. Si esto es así, ¿qué paciente con artrosis de rodilla no se trataría con células madre? Sin embargo, ese halo milagroso también es un excelente reclamo para un suculento negocio fundamentado en la inyección de concentrados celulares que no son, stricto sensu ,«células madre».
Lo primero que convendría aclarar es que «células madre» es un término muy mal definido bajo el que se amparan múltiples tratamientos regenerativos , algunos de los cuales, ni siquiera contiene células madre. Este es el caso, por ejemplo, del Plasma Rico en Plaquetas (PRP). El PRP es un tratamiento útil y seguro para la artrosis de rodilla que con frecuencia se confunde con células madre y, sin embargo,no tiene células madre. Además del PRP, en los últimos años, están cobrado auge una serie de nuevas terapias que contienen un porcentaje testimonial de células madre y, paradójicamente, se les conoce como tratamientos de células madre. La realidad es que se trata de concentrados celulares de distintos tejidos que, en el mejor de los casos, pueden contener hasta un 30% de células madre mesenquimales (MSCs). Estos batidos o jugos celulares suelen ser de grasa abdominal o de médula ósea y están formados por múltiples tipos celulares (macrófagos, pericitos, linfocitos…) y proteínas (citocinas,proteinas morfogenéticas, factores de crecimiento…). Los más conocidos son: el Implante de Tejido Adiposo Autólogo, la Fracción Estromal Vascular y el Aspirado de Médula Ósea concentrado. Los tres pueden ser beneficiosos para el tratamiento de la artrosis de rodilla pero no parece muy riguroso atribuir su beneficio al pequeño porcentaje de MSCs que contienen. A pesar de que hay estudios estudios científicos preliminares que comunican beneficio, ninguno de estos tratamientos está avalado por ensayos clínicos controlados.
Todo esto no quiere decir que no se estén utilizando poblaciones puras de células madre (MSCs) para tratar artrosis de rodilla. Es un tratamiento todavía poco difundido en nuestro medio y extremadamente costoso. Es previsible que el coste disminuya con el establecimiento de biobancos de MSCs . Mientras tanto, el implante de células madre más habitual es el autólogo ( células de uno mismo). Su elevado coste deriva de lo laborioso de su preparación. Primero se hará la extracción de una muestra (grasa abdominal o médula ósea), luego se aislaran y se expandirán (o multiplicarán) las verdaderas MSCs y finalmente se implantarán en la rodilla enferma mediante una inyección intra-articular. No es un tratamiento rápido pero ofrece resultados muy sostenidos en el tiempo. Todo induce a pensar que, también, es un tratamiento seguro.
En mi opinión, el potencial terapéutico de las células madre en la artrosis de rodilla es enorme pero su aplicación generalizada está aún sujeta a la resolución de múltiples aspectos tanto de tipo técnico como biológico. No tenemos todavía respuesta a cuestiones tan elementales como qué número de células es mejor inyectar o cada cuánto tiempo. Es difícil predecir si gracias a ellas conseguiremos restaurar y regenerar la articulación dañada pero, a buen seguro, las células madre serán parte esencial en el arsenal terapéutico de la artrosis en los años venideros.
TENDINITIS ROTULIANA: EL «AZOTE» DE UN ASTRO DEL TENIS
La tendinitis rotuliana o «rodilla del saltador» es una lesión relativamente frecuente en los deportes de salto (voley, baloncesto…), en el running pero, sobre todo, en los deportes con arrancadas o frenadas explosivas como el tenis o pádel. Rafael Nadal, desgraciadamente, no ha sido una víctima cualquiera de la «rodilla del saltador».
¿Por qué se produce la tendinitis rotuliana?
¿Qué síntomas tiene?
Generalmente se manifiesta con dolor (y muchas veces inflamación) debajo de la rótula. Cuando las tendinitis son moderadas-severas, el dolor aparece simplemente caminando. El paciente lo refiere especialmente bajando cuestas o escaleras (también subiendo) y resulta muy doloroso al iniciar un sprint o frenar una carrera. El dolor se localiza mayormente por debajo del polo inferior de la rótula, aunque cuando es muy intenso, duele todo el centro de la rodilla.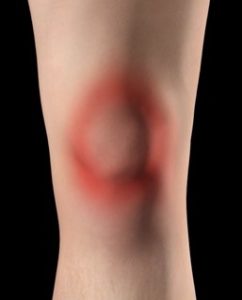
¿Por qué tiende a cronificarse?
La causa más frecuente de cronificación es una mala curación, generalmente, por no haber respetado el adecuado tiempo de reposo. En estos casos el tendón no cura de manera correcta y se inicia una degeneración progresiva que, además de ser dolorosa, conlleva una desestructuración de la anatomía microscópica del tendón (calcificaciones, microroturas…).
¿Qué factores la empeoran ?
En atletas, además del tipo de actividad deportiva, es muy importante el apoyo de los pies, así como, potenciales asimetrías o desequilibrios musculares. En el caso de no deportistas, si no existe una actividad repetitiva que castigue la rodilla, hay que pensar en caídas antiguas «de rodillas».
¿Cómo se trata?
La mejor medida curativa es el reposo. Un adecuado reposo puede ser suficiente para favorecer el propio proceso natural de auto-reparación. La fisioterapia, el taping , los anti-inflamatorios y las bandas rotulianas pueden acelerar la recuperación y aliviar los síntomas. En el caso de lesiones cronificadas se han empleado con distinto éxito las infiltraciones con PRP , de corticoides, la proloterapia, la EPI y la nitroglicerina tópica.
Nadal y su abandono en el US open
Nadal sufre el azote de unos «tendones rotulianos delicados» desde hace 12 o 14 años. Su mente, capaz de exprimir al límite sus aptitudes físicas, probablemente tenga la culpa de la mitad de sus recaídas. El implacable reloj biológico, de la otra mitad. El viernes pasado, todos los amantes del tenis y devotos de Rafael Nadal, lloramos su abandono en el US Open. Su rodilla derecha había dicho ¡basta! En esta ocasión, parece tratarse de una rotura parcial de su tendón rotuliano derecho. Una rotura parcial, cuando el tendón es sano, cura bien con el adecuado tratamiento y reposo. El tendón rotuliano de la rodilla de Nadal es, sin embargo, un enfermo crónico. En estos casos, el tejido tendinoso repara con más dificultad, viéndose disminuidas sus propiedades de resistencia y elasticidad y, por tanto, incrementado el riesgo de recaída. No me quedan dudas de que Nadal volverá a las pistas pronto pero, en mi opinión, no curará su lesión sino que la mejorará. Deberá seguir conviviendo con ella, gestionándola con inteligencia todo el tiempo que a él le compense pero, teniendo bien presente, que ya no tiene que demostrar nada a nadie. Es un astro y… punto.
LESIONES DE VERANO: CON LA SOMBRILLA AL HOMBRO
Tengo que hablar de lesiones de verano y no sé por dónde empezar. Quizá diciendo que no me gusta la playa. Nunca me ha gustado. La arena me incomoda sobremanera y ¿el sol? me espanta. Otro año más me descubro caminando por la arena quemante siguiendo la estela de los niños y de mi mujer. Mi mujer tiene un olfato especial para encontrar un «trocito de cielo» en una playa petada. También, soltura y naturalidad sobrada para extender las toallas entre la nutrida concurrencia sin que nadie se incomode. Plantado de sombrilla » Ahora, este pedacito de paraíso es nuestro». Algarabía y alborozo. Excitación entre los míos por no perderse un minuto de sol y de palas antes de la liturgia del encremado. ¡Qué pereza! Odio profundamente pringarme las manos. La crema tiene un magnetismo atroz por la maldita arena. ¿Quién pasa las páginas de un libro pringado de un engrudo de fotoprotector y arena ? Alguna de las niñas me hace los honores y me ayuda solícitamente a extenderme el factor 50 mientras pienso que le queda muy poco para mandarme a paseo. Hay que reconocer que debajo de la sombrilla uno tiene cierta sensación de anonimato. Busco el sombrero y las gafas de sol a tientas en la «inmensa bolsa de la playa». Con sombrero y gafas oscuras no puedo evitar sentirme «invisible». Obviamente no encuentro nada. Un vistazo al horizonte plagado de yates fondeados y bulliciosas pedaletas. Vista a izquierda salpicada por un tornasol de bañadores chillones y sombrillas de los chinos. Vista a la derecha…más de lo mismo. Ya he tenido suficiente playa y me subiría de inmediato al apartamento pero… se trata de hacer vida en familia. En la «inmensa bolsa de la playa» busco la novela de anoche. «¿Alguien ha visto mi novela?» Mis hijas presienten lo peor y se desvanecen. Mi hijo coge rápidamente las palas y vuela como un rayo a la orilla barruntando la primera tormenta del verano. «Mecagüe en….» Entro en pánico pero de poco me sirve: he vaciado el bolsón (por cierto he encontrado unas gafas que perdí hace 3 años) y no está. Lo peor, no puedo culpar a nadie porque no hay nadie conocido a menos de 100 metros. Todos me vigilan con el rabillo del ojo a una distancia prudencial. La verdad es que fui yo quien me la deje en la entradita al salir ¡las puñeteras prisas! ¿Y ahora qué?… Me encanta observar. Siempre me ha gustado, podría decirse que hasta me relaja. Verdaderamente hoy la playa parece la planta baja de El Corte Inglés de castellana. Mira esa pobre anciana abastonada en sus dos hijas. Diríase (por lo encorvada) que se trata de una estenosis de canal lumbar con compromiso mielo-radicular. Quién sabe si también algún aplastamiento vertebral osteoporótico. A ella sí le sentará bien este año la playa, porque el ansiado baño estival es una muestra más de que el implacable calendario de los octogenarios no ha podido (todavía) con este pequeño rito anual. En su camino a la orilla, el trío interrumpe la marcha militaris de una pareja joven (no tan joven) que, con cierta contrariedad, aminoran el paso y dan un pequeño rodeo. Ella Bronceada, gafas de espejo y visera blanca. Bien musculada, mirada perdida en ninguna parte. Seguro que va al gimnasio. Él, bermuda de flores tropicales, bien bronceado y también con gafas de espejo. Repeinado, muy repeinado…¿¿gomina?? Sienes entreveradas y curva cervecera. Sin duda, el despacho no le deja cuidarse entre-semana. Sin embargo, tiene hipertrofia de gemelos con genu varo y una elegante cojera, sólo evidente cuando su compañera aprieta el paso. Me atrevería a decir que esa rodilla derecha ya pasó por una meniscectomia interna hace años y, ahora, su maltrecho cartílago le ha implorado que deje el padel los fines de semana. Casi tropiezan con un sobrao que hace running por la orilla de la playa ¡a la una de la tarde!. Hay que estar grillado. ¿Porqué será que siempre llevan el torso desnudo y van descalzos? El running-beach es verdaderamente insano. Alguien debería explicarles que es fuente de múltiples lesiones en rodillas (esguince-roturas meniscales), columna lumbar (lumbalgias, discopatias, ciáticas…) y pies (fasceítis plantar, metatarsalgias…). También habría que hacer un poco de pedagogía con los grupos de mujeres que dan infinitas vueltas a la playa. Es como si el hablar mitigara su cansancio. Ora mar a la derecha, ora mar a la izquierda. El desnivel de la orilla que, por pequeño que sea, aritméticamente es la hipotenusa (a) de un triángulo imaginario en el que la altura (c) es un cateto que «alza» uno de los pies de apoyo, como mínimo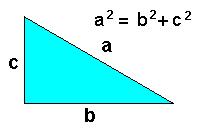 , 1 cm. ¿Quién caminaría horas por su pueblo o ciudad (aunque sea de cháchara) con 1 cm de alza en una pierna? Esto explica porque septiembre es el mes de las lumbalgias, ciáticas y dolores varios. También de «lo hecha polvo que estoy con lo ricamente que estaba en la playa».Cuando ojeo los posts sobre las lesiones de verano advierto que me falta una de las más descritas: los dolores cervicales. Profundizo en sus causas y lo flipo. ¡La gente se tira de cabeza en piscinas ¡con poca agua! Por si alguien le pudiera ser de utilidad, yo los veo más relacionados con las almohadas y colchones de las casas de alquiler.
, 1 cm. ¿Quién caminaría horas por su pueblo o ciudad (aunque sea de cháchara) con 1 cm de alza en una pierna? Esto explica porque septiembre es el mes de las lumbalgias, ciáticas y dolores varios. También de «lo hecha polvo que estoy con lo ricamente que estaba en la playa».Cuando ojeo los posts sobre las lesiones de verano advierto que me falta una de las más descritas: los dolores cervicales. Profundizo en sus causas y lo flipo. ¡La gente se tira de cabeza en piscinas ¡con poca agua! Por si alguien le pudiera ser de utilidad, yo los veo más relacionados con las almohadas y colchones de las casas de alquiler.
Por acabar, coincido con la mayoría en que el mar relaja y la playa, debo reconocer, que ha anestesiado lo poco de medicina que me quedaba amartillándome la cabeza cuando llegué. El verano, no sé muy bien porqué, me ha sentado bien. Sí, bastante bien. Creo que el año que viene repetiré…
¿COMO SABER SI TENGO ARTRITIS?
¿Artritis? ¿Cómo saber si la tengo? una pregunta obligada en presencia de ciertos «síntomas guía». La correcta interpretación de estos síntomas guía debe propiciar un diagnóstico precoz y, éste a su vez, condicionar la instauración de tratamiento que, cuanto más precoz sea, más garantías de éxito tendrá. Por tanto: ¿en qué me tengo que fijar para saber si tengo artritis?
¿Cuáles son los síntomas de artritis?
Habrá que pensar en una artritis cuando, sin trauma previo, una articulación duela y está inexplicablemente inflamada durante > 24h.
Monoartritis de rodilla
¿Qué es la inflamación de una articulación?
La inflamación es una respuesta del sistema inmunológico frente a un estímulo (infección, cuerpo extraño…). Provoca tumefacción, generalmente calor, casi siempre dolor y, en algunas ocasiones, enrojecimiento local.
¿Porqué es difícil su diagnóstico?
Porque una artritis no siempre se presenta con los signos típicos (dolor, calor, rubor y tumefacción). Hay muchas veces que, aunque la inflamación existe, sin embargo no es apreciable a ojos de un observador no entrenado. En otras ocasiones, lo que está inflamado no es la articulación sino los planos más profundos de la piel (celulitis) o los tendones periarticulares (tendinitis). Con cierta frecuencia la artritis se confunde con la artrosis (leer más).
Poliartritis de los dedos
¿Puede afectar a más de una articulación?
Sí. Cuando la artritis afecta sólo a una articulación se llama monoartritis y cuando afecta a más de una se llama poliartritis
¿Es importante la localización?
Sí. La afectación y la simetría de afectación son dos factores decisivos a la hora de orientar el tipo de artritis. Por ejemplo, la afectación exclusiva del dedo gordo del pie hace muy probable una monoartritis por cristales de ácido úrico, lo que conocemos como un ataque de gota. Sin embargo, una afectación simétrica de articulaciones metacarpo-falángicas de las manos en compañía de metatarso-falángicas de los pies, hace mucho más sugestivo el diagnóstico de artritis reumatoide.
¿Qué signos me deberían hacer consultar?
Cuando aparezca dolor, tumefacción y limitación de la movilidad en una articulación que no ha sufrido un traumatismo (>2-3 semanas) y que no evoluciona bien con anti-inflamatorios debe ser un motivo de consulta. No siempre el dolor y la tumefacción son equivalentes. Hay situaciones de artritis muy dolorosas que, sin embargo, son poco tumefactas. También a la inversa. Lo importante es distinguir cuando una articulación ha dejado de estar normal o cuando ha dejado de ser igual a su homónima del lado contralateral.
¿A qué médico debo consultar?
La artritis es una enfermedad que en la mayoría de las ocasiones es crónica. Debido a su trascendencia, estamos obligados a obtener la máxima precisión en su diagnóstico y la máxima diligencia en su manejo. Esta tranquilidad sólo la puede dar el médico que se ha formado específicamente para diagnosticarlas y tratarlas: el reumatólogo.
RELAJARSE: PORQUÉ Y CÓMO SABER HACERLO
¿Porqué aprender a relajarse?
Vivimos en un mundo acelerado, con rutinas y compromisos constantes en el que es habitual no prestarnos a nosotros mismos la atención suficiente y encontrar los momentos para pararnos y enfrentar la vida con una perspectiva calmada, sin agobios o prisas. Pero además de esta hay muchísimas razones para aprender a relajarse: multitud de enfermedades (cardiovasculares, disfunciones gastrointestinales, dolor de cabeza, hipertensión…) tienen como factores predisponentes el estrés y la ansiedad; también porque el estrés afecta a nuestro estado de ánimo, disminuye nuestra autoestima y a la forma de relacionarnos con los demás…
En la actualidad la relajación es una de las técnicas psicológicas más demandadas por su gran capacidad para ayudarnos a reducir el estrés y la ansiedad. Al emplear la relajación conseguimos la reducción de la activación general de nuestro organismo, con claros beneficios para nuestra salud (física y psicológica). Es por todo ello que aprender técnicas de relajación puede ser un recurso útil para mejorar nuestra calidad de vida, en la medida en la que puede ayudarnos a:
– Reducir el nerviosismo, ansiedad y estrés.
– Reducir dificultades para dormir y mejorar la calidad del sueño.
– Aliviar la tensión muscular y ayudar en el manejo del dolor.
En definitiva a entrenar un estilo de vida más sereno y calmado que permita un afrontamiento diferente del día a día.
Si aún no has conseguido aprender a relajarte, aquí tienes la oportunidad de comenzar a cuidarte a través de un taller de dos sesiones en el que aprenderás diferentes técnicas de relajación para poder aplicar en momentos difíciles.
¿Cómo aprender a relajarse?
Resulta muy difícil relajarse y acceder al auto-control del cuerpo y la mente sin entrenamiento específico. Algunas actividades han demostrado su eficacia en distintos ensayos clínicos. Otras no tanto. Técnicas basadas en la relación mente-cuerpo como el yoga y el tai-chi han demostrado su eficacia reduciendo la ansiedad en distintos ensayos, incluso, con resultados superiores a las benzodiazepinas. Frente a ellos, el tan de moda Mindfulness, no tiene una evidencia científica tan contundente en el control de la ansiedad. Como alternativa a todas ellas, está la terapia cognitiva que, hoy por hoy, es una alternativa tan sólida como el tratamiento farmacológico para el control de la ansiedad. Eficaz ¡incluso por teléfono!
El estrés y la ansiedad son los males más prevalentes de la sociedad occidental del siglo XXI. ¿Porqué no aprender a dominarlos?