Ante la rápida sucesión de acontecimientos y el clima de desconcierto creado en torno al SARS-CoV-2 (coronavirus responsable de COVID-19), he creído oportuno resumir la evidencia científica más contrastada y actualizada del momento. Así mismo, he querido también trasladar mis reflexiones personales y mis propuestas para encarar las complicadas semanas venideras.
COVID-19: ANTECEDENTES
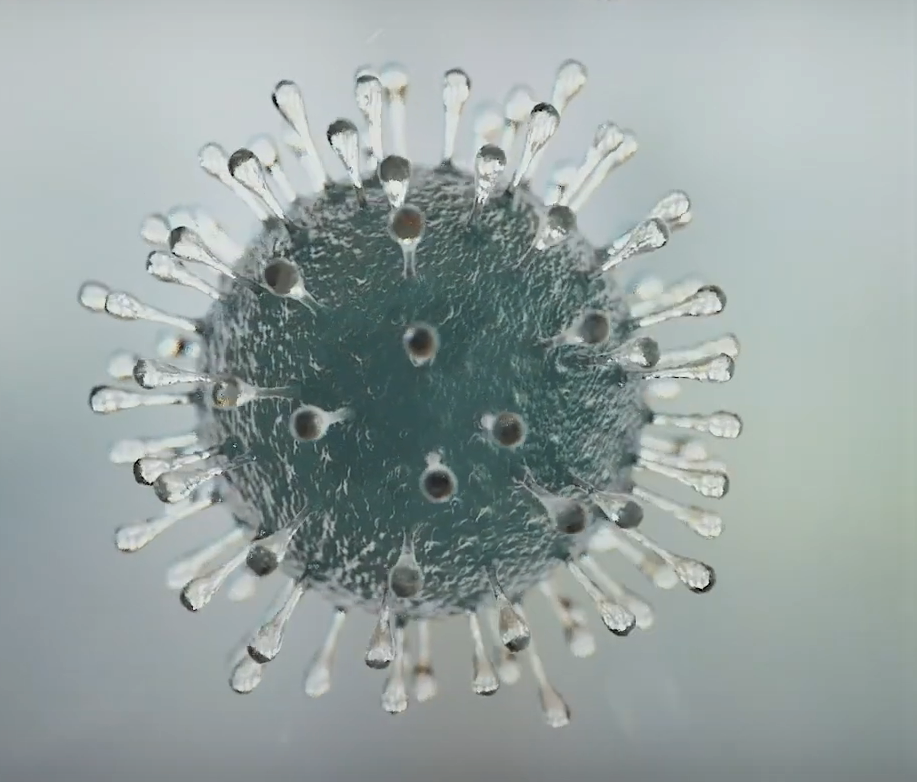
El COVID-19, es una enfermedad altamente contagiosa que ayer fue declarada por la OMS como pandemia. Conviene remarcar que esta declaración no se hace por la gravedad de la enfermedad, sino por su volatilidad y su amplio mapa de distribución mundial. La magnitud y consecuencias socio-económicas del COVID-19 convierten a esta enfermedad en una de las crisis socio-económicas de mayor impacto en nuestra historia moderna. La efervescencia y sobre-magnificación del problema, no es sólo consecuencia de un problema estrictamente infeccioso. En mi opinión, la mala gestión de la información ha propiciado un clima de histeria colectiva mucho más peligroso que la propia enfermedad y que ineludiblemente condicionará nuestros próximos días y semanas.
HECHOS CONTRASTADOS
Los coronavirus causan habitualmente enfermedades respiratorias leves. El SARS-CoV-2 produce un cuadro clínico, del que todavía se desconocen algunos aspectos, pero con síntomas en el 80% indistinguibles de un resfriado. Es verdad, que un reducido porcentaje de pacientes evolucionan a cuadros respiratorios severos que requieren ingreso en UCI. De éstos, algunas complicaciones de la infección pueden acabar produciendo la muerte del individuo. Se sabe que el grueso de las defunciones está constituido por personas con más vulnerabilidad a la infección y a sus consecuencias. Se trata de pacientes de edad avanzada (>70 años), con insuficiencia respiratoria crónica o insuficiencia cardíaca. Se menciona genéricamente a los inmunodeprimidos, pero no se especifica cuáles, ni con qué grado de inmunodeficiencia. Los datos disponibles hasta hoy, confirman que se trata de una enfermedad con mortalidad baja, muy variable según los países y sistemas sanitarios (0.5% al 6%). La información más actualizada y precisa la pueden encontrar en estos 3 enlaces específicos para el COVID-19:
* Organización Mundial de la Salud
* Centro para el control y prevención de enfermedades (CDC) USA
* Ministerio de Sanidad y Consumo gobierno España
Respecto a cómo prevenir el contagio y lo que hacer en caso de sospechar infección, se dispone de abundante información en los medios. Me parece muy elocuente y didáctico este vídeo del Jefe de Sección de Medicina Interna-Infecciosas del Hospital La Paz/Carlos III.
* Vídeo Dr. Jose Ramón Arribas
El COVID-19 no tiene tratamiento curativo ni vacuna preventiva. Pasarán meses hasta que ambos sean realidad. Es cierto que hay estudios en curso empleando antivirales usados en otras enfermedades víricas pero, hasta ahora, en el COVID-19 los resultados son erráticos y poco consistentes. La vacuna, será una realidad no muy lejana. Aunque técnicamente no ofrece grandes problemas, su comercialización no puede llevarse a cabo sin los consiguientes ensayos clínicos de eficacia y seguridad que (aunque se están acelerando), llevarán su tiempo.
COVID-19: PACIENTES CON ENFERMEDADES AUTOINMUNES Y/O CON TRATAMIENTOS INMUNOSUPRESORES
- No está demostrado un mayor riesgo de contagio ni mayor severidad de la infección en pacientes con enfermedades autoinmunes.
- A pesar de que no existe información acerca de como pueden influir los corticoides, metotrexato, terapias biológicas o los inmunomoduladores en general, ningún organismo científico o colegio profesional de reumatología recomienda actualmente la suspensión del tratamiento o reducción de dosis. Un estado de reactivación o brote de una enfermedad auto-inmune (como consecuencia de la suspensión inapropiada de la medicación) podría tener iguales o peores consecuencias que el propio tratamiento inmunosupresor.
- En caso de tener confirmada la infección por el SARS-CoV-2, estando en tratamiento inmunosupresor, la actitud correcta es ponerse inmediatamente en contacto con su reumatólogo (además de con las autoridades sanitarias).
Posicionamiento de sociedades reumatológicas respecto al COVID-19:
* Sociedad Española de Reumatología
* American College of Rheumatology
* EULAR
MIS REFLEXIONES
Como médico,
* Mi gratitud a todos los compañeros que, sin los recursos necesarios, con su trabajo y actitud están manteniendo a flote el sistema sanitario.
* Mi recomendación encarecida de teletrabajar, siempre que sea posible.
Como director de un establecimiento sanitario,
* Garantizar la idoneidad del Instituto ARI para seguir desarrollando una actividad asistencial ordenada y segura. Nos hemos esforzado en acondicionar y adecuar nuestra dinámica. Tras 30 años por distintos hospitales y clínicas del mundo, no me equivoco en decir que por dimensiones, volumen asistencial, arquitectura, y formación específica del personal, El Instituto, es un lugar privilegiado en este tipo de escenarios y seguirá en funcionamiento con las máximas garantías sanitarias mientras el marco legal así lo permita.
* Debido a lo excepcional de la situación (que es fácil se prolongue varias semanas) hemos considerado oportuno abrir un servicio suplementario de VIDEOCONSULTA PROGRAMADA.
Como reumatólogo,
Todas las enfermedades auto-inmunes son diferentes. Sus tratamientos también. Cada caso es distinto del otro. Si estas recomendaciones genéricas no les resultan suficientes, por favor, recurran a contactar con su reumatólogo (aunque sea difícil). Huyan de los bulos y la información no contrastada por expertos en su enfermedad. Todos los profesionales estamos haciendo un esfuerzo por serenar a la población.
Remarcar mi confianza de que, una vez superada la fase de miedo apocalíptico, empezaremos a despegar de esta crisis y garantizarles que les mantendré informados personalmente de cuantas novedades me parezcan relevantes.
Mantengan la serenidad y sigan escrupulosamente las recomendaciones de las autoridades sanitarias que, con toda certeza, son las que manejan más y mejor información.
Dr. JOSÉ DE LA MATA



 NORDIC WALKING vs CAMINAR
NORDIC WALKING vs CAMINAR El Nordic Walking ha llegado a España para quedarse. Su éxito es arrollador. Existe toda una filosofía de vida en torno a este deporte. Desde el punto de vista médico, los beneficios del Nordic Walking son mayores que los de un simple paseo por: a) multiplica los beneficios cardiovasculares; b) moviliza casi todos los grupos musculares (no sólo las piernas); c) es más efectivo para reducir peso; d) más adecuado que el paseo para los pacientes con dolores de columna, cadera o rodilla.
El Nordic Walking ha llegado a España para quedarse. Su éxito es arrollador. Existe toda una filosofía de vida en torno a este deporte. Desde el punto de vista médico, los beneficios del Nordic Walking son mayores que los de un simple paseo por: a) multiplica los beneficios cardiovasculares; b) moviliza casi todos los grupos musculares (no sólo las piernas); c) es más efectivo para reducir peso; d) más adecuado que el paseo para los pacientes con dolores de columna, cadera o rodilla.


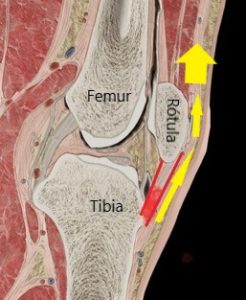 Técnicamente es una lesión de sobrecarga (o abuso) que aparece por movimientos repetitivos de carga eccéntrica sobre la porción media o distal del tendón rotuliano. En otras palabras, se trata de «tirones» de distintas intensidades desde el cuádriceps a la tibia y viceversa (flechas amarillas). La inserción del tendón en el hueso (señalada en rojo), es la que aguanta mayor tensión y es la que, con mayor frecuencia, se irrita e inflama. En algunos casos, incluso, se rompe. En otras ocasiones se irrita la inserción del tendón a la rótula (tanto en su inserción superior como inferior).
Técnicamente es una lesión de sobrecarga (o abuso) que aparece por movimientos repetitivos de carga eccéntrica sobre la porción media o distal del tendón rotuliano. En otras palabras, se trata de «tirones» de distintas intensidades desde el cuádriceps a la tibia y viceversa (flechas amarillas). La inserción del tendón en el hueso (señalada en rojo), es la que aguanta mayor tensión y es la que, con mayor frecuencia, se irrita e inflama. En algunos casos, incluso, se rompe. En otras ocasiones se irrita la inserción del tendón a la rótula (tanto en su inserción superior como inferior). 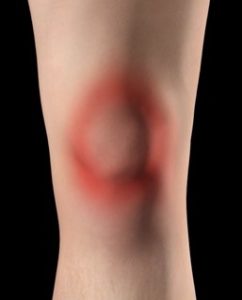


 , 1 cm. ¿Quién caminaría horas por su pueblo o ciudad (aunque sea de cháchara) con 1 cm de alza en una pierna? Esto explica porque septiembre es el mes de las lumbalgias, ciáticas y dolores varios. También de «lo hecha polvo que estoy con lo ricamente que estaba en la playa».Cuando ojeo los posts sobre las lesiones de verano advierto que me falta una de las más descritas: los dolores cervicales. Profundizo en sus causas y lo flipo. ¡La gente se tira de cabeza en piscinas ¡con poca agua! Por si alguien le pudiera ser de utilidad, yo los veo más relacionados con las almohadas y colchones de las casas de alquiler.
, 1 cm. ¿Quién caminaría horas por su pueblo o ciudad (aunque sea de cháchara) con 1 cm de alza en una pierna? Esto explica porque septiembre es el mes de las lumbalgias, ciáticas y dolores varios. También de «lo hecha polvo que estoy con lo ricamente que estaba en la playa».Cuando ojeo los posts sobre las lesiones de verano advierto que me falta una de las más descritas: los dolores cervicales. Profundizo en sus causas y lo flipo. ¡La gente se tira de cabeza en piscinas ¡con poca agua! Por si alguien le pudiera ser de utilidad, yo los veo más relacionados con las almohadas y colchones de las casas de alquiler.


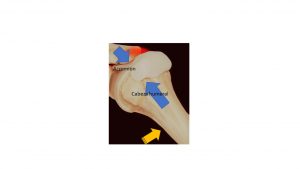 La cabeza humeral asciende y de esta manera «pinza» el tendón contra otro pequeño hueso llamado acromion (ver figura), perpetuando el proceso sin que nunca llegue a curarse.
La cabeza humeral asciende y de esta manera «pinza» el tendón contra otro pequeño hueso llamado acromion (ver figura), perpetuando el proceso sin que nunca llegue a curarse.

